
気になる症状から探す

気になる症状から探す

毎日当たり前にするおしっこですが、突然経験したことのないような症状が出ることがあります。びっくりする方も多いですが、専門科への早めの受診が必要です。なかなか尿のお悩みは他人とシェアするには話題に出しにくい話題であり、つい先延ばしにしてしまいがちではありますが、何かしら病気の見つかるきっかけにもなる可能性もあるためご相談いただければと思います
膀胱炎は、膀胱に細菌が侵入し炎症を起こす病気です。
特に女性に多く見られ、排尿時の痛みや頻尿、残尿感などの症状が特徴です。
放置すると腎臓まで感染が広がることもあるため、早めの受診・治療が大切です。
✅ 排尿時の痛みやしみる感じ
✅ 頻尿(トイレの回数が増える)
✅ 残尿感
✅ 尿が濁る・血尿
✅ 下腹部の違和感や痛み
✅ 大腸菌などの細菌が尿道から膀胱に侵入
✅ トイレの我慢や水分摂取不足
✅ 性交渉後の接触による感染
✅ 体調不良や疲労・免疫力低下
✅ 女性は男性に比べて尿道が短いため感染しやすい
前立腺肥大症は、加齢に伴い前立腺が大きくなり、尿道を圧迫して排尿に関する症状が出る病気です。
50歳以上の男性に多く、生活の質に影響することもありますが、適切な治療で改善できます。前立腺癌が見つかることもあるためたかが頻尿と思わずにご相談ください
✅ 尿の勢いが弱くなる
✅ トイレの回数が増える(頻尿)
✅ 夜中に何度も起きてトイレに行く
✅ 排尿後も残った感じがする(残尿感)
✅ 尿が出るまでに時間がかかる
✅ 問診・症状チェック(IPSS質問票など)
✅ 尿検査・血液検査(PSA値など)
✅ 超音波(エコー)検査
✅ 尿流測定(尿の勢いを調べる検査)
✅ 生活習慣の改善:水分摂取の調整(主に取りすぎが原因)、排尿習慣の見直し
✅ 薬物療法:前立腺や膀胱の筋肉を緩める薬、前立腺の大きさを抑える薬
✅ 手術療法:薬で効果が不十分な場合に検討(内視鏡手術やレーザー治療など)
前立腺炎は、前立腺に炎症が起こる病気で、急性と慢性に分けられます。
急性の場合は高熱や排尿困難を伴うことが多く、早期の治療が必要です。
慢性前立腺炎は軽い痛みや違和感、排尿トラブルが続くことが特徴です。
✅ 排尿時の痛み・違和感
✅ 会陰部(肛門と陰嚢の間)の鈍い痛み
✅ 頻尿・尿の出づらさ
✅ 発熱(急性の場合)
✅ 精液に血が混じることがある
✅ 問診・症状の確認
✅ 尿検査・尿培養検査
✅ 直腸診(前立腺の触診) ※必要に応じてのため施行しないことも多々あります 急性がうたがわれる場合は施行しません
✅ 血液検査(前立腺腫瘍マーカーを含めた採血)、必要に応じて超音波検査やMRI
✅ 急性前立腺炎:抗菌薬の点滴や内服、症状が強く排尿ができなければ入院も検討されます
✅ 慢性前立腺炎:抗菌薬の内服、消炎鎮痛薬、生活習慣の見直し、漢方など
投薬に反応が乏しい場合は骨盤底筋とトレーニングをメインとした理学療法を取り入れることをお勧めいたします。
血尿(Hematuria)は、尿中に異常な量の血液が含まれている状態を指します。血尿は異常な尿の色(ピンク、赤褐色、茶色など)や、顕微鏡的に血球が確認されることで診断されます。血尿はさまざまな原因によって引き起こされる可能性があり、原因を特定するためには専門科による評価が必要です。また、悪性腫瘍である可能性が有るためこの点を重点的に検査をするといううことが極めて大切になってきます
血尿の主な分類には以下の2つがあります。
症状を伴わずに血尿が出ることは通常ほとんど無いため、悪性腫瘍を疑う危険なサインです。特に迅速な専門科による精査が重要です。怖くで受診できないという方も多いですが、躊躇せずにご相談ください。はじめの一歩が非常に大切です。
過活動膀胱は、膀胱が過敏になり、自分の意思とは関係なく収縮してしまうことで、急な尿意や頻尿を引き起こす病気です。
高齢者に多いですが、若い世代にも見られることがあり、生活の質に大きな影響を与えます。
✅ 急に我慢できない強い尿意がある(尿意切迫感)
✅ トイレが近い(頻尿:日中8回以上)
✅ 夜中に何度もトイレに起きる(夜間頻尿)
✅ 尿意を我慢できずにそのまま尿が漏れてしまう(切迫性尿失禁)
✅ 問診・症状チェック(OABSS質問票など)
✅ 尿検査・残尿測定
✅ 超音波検査(膀胱・腎臓の状態確認)
✅ 必要に応じて尿流測定(膀胱収縮機能や閉塞点があるかの確認)
✅ 生活習慣の改善:カフェイン・アルコールを控える、水分の摂取方法の工夫、膀胱訓練
✅ 薬物療法:膀胱の収縮を抑える薬、膀胱の筋肉を落ち着かせる薬
✅ リハビリ治療:骨盤底筋トレーニング(ケーゲル体操)
✅ その他:ボトックス注入療法や高強度磁気刺激療法(スターフォーマーPro)が選択される場合もあります
※投薬をしても症状のコントロールが難しい方にはボトックス膀胱壁内注入療法や先進医療である高強度磁気治療(スターフォーマーPro)を組み入れた治療もご提案いたします。
尿路結石は、腎臓や尿管、膀胱、尿道など尿の通り道に石(結石)ができる病気です。
激しい腰や脇腹の痛みを起こすことが多く、血尿や排尿障害を伴うこともあります。
再発しやすい病気のため、生活習慣の見直しや予防も大切です。
✅ 突然の激しい腰や脇腹の痛み(疝痛発作)
✅ 血尿(肉眼で赤く見えることもある)
✅ 頻尿・排尿時の痛み、トイレが異常に近くなる
✅ 尿の流れが悪くなる、尿が出にくい
✅ 吐き気や嘔吐を伴うこともある
✅ 尿検査(血尿や結晶の有無を確認)
✅ X線検査やCT検査で結石の位置や大きさを確認
✅ 超音波(エコー)検査:腎臓の
✅ 血液検査(腎機能の評価)
✅ 小さな結石:水分を多く摂り自然排石を待つ
✅ 薬物療法:尿管を広げる薬、痛み止め
✅ 体外衝撃波砕石術(ESWL):衝撃波を派生する機材を使用して体外から石を砕く治療
✅ 内視鏡手術:尿管鏡やレーザーを使って結石を砕いて取り除く
✅ 開腹手術:ごくまれに必要になる場合もあるが基本的にはないです
尿失禁とは、自分の意思に反して尿が漏れてしまう状態をいいます。
年齢や性別を問わず起こり得ますが、特に女性や高齢者に多くみられます。
日常生活に支障をきたしやすいため、早めの相談・治療が大切です。
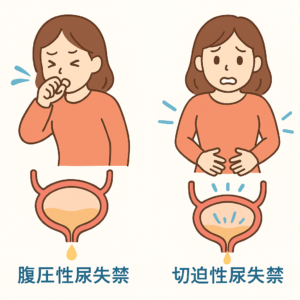
✅ 腹圧性尿失禁:くしゃみ・咳・運動時に尿が漏れる。主に運動に伴う尿もれ
✅ 切迫性尿失禁:急な強い尿意とともに漏れてしまう 間に合わない。
✅ 溢流性尿失禁:尿が出きらず溜まり過ぎて、常に少しずつ漏れる。
✅ 機能性尿失禁:歩行困難や認知症などが原因でトイレに間に合わない
✅ 問診・症状チェック
✅ 尿検査:感染状態の除外
✅ 残尿測定・エコー検査:尿失禁タイプの判定のためにはとても重要です
✅ 必要に応じて尿流測定や膀胱内圧検査
✅ 生活習慣改善:体重管理・水分摂取の調整・便秘の改善による腹圧の軽減
✅ 骨盤底筋トレーニング:尿道を支える筋肉を鍛える:当院は座るだけで高強度骨盤底筋トレーニングが可能な先進尿もれ治療器スターフォーマーProを導入しています
✅ 薬物療法:膀胱の過活動を抑える薬など:腹圧性尿失禁には効果が薄いです
✅ 手術療法:重度の腹圧性尿失禁に対してスリング手術など
神経因性膀胱(Neurogenic Bladder)は、神経系の障害によって引き起こされる膀胱の機能障害全般を指します。神経因性膀胱は、中枢神経系(脳および脊髄)または末梢神経系(膀胱周辺の神経)の損傷によって、正常な膀胱の収縮と弛緩の調整が妨げられた状態を示します。これにより、排尿や膀胱の充満が適切に制御されなくなります。概念としては非常に広義であるためややこしいですが、代表的なものを下記に説明いたします。
主な原因としては以下が挙げられます。
最も一般的な原因であり、脊髄の損傷が神経伝達を妨げ、膀胱機能に影響を与えます。管理も長期にわたることが多いため、現症の理解と患者さん、医師とのコミュニケーションもとても重要です
神経系の疾患や障害、例えば脳卒中、多発性硬化症、脳性麻痺などが神経因性膀胱を引き起こすことがあります。原疾患の増悪や進行度に合わせて症状に波があることもあります
長期にわたる糖尿病が神経組織に損傷を与え、神経因性膀胱を引き起こす可能性があります。
神経因性膀胱の症状には、尿漏れ、頻尿、残尿過多、排尿障害などが含まれます。診断は、患者の症状、病歴、神経学的な評価、および検査(例:尿検査、膀胱造影、尿流検査、)に基づいて行われます。
治療は原因や症状により異なりますが、一般的には薬物療法、膀胱の訓練、物理療法、外科手術などが行われることがあります。疾患そのものの完全な改善は難しいことが多い領域になりますので、症状管理や生活の質の向上を目指すことが最も重要です。
骨盤臓器脱は、骨盤の中にある臓器(膀胱・子宮・直腸など)が支える筋肉や靭帯のゆるみにより下がり、膣の中や外に突出してしまう病気です。
特に出産経験のある女性や閉経後の女性に多く見られ、違和感や排尿・排便トラブルを引き起こします。
✅ 膣の中に「何か下がってきた感じ」や「こぶのようなふくらみ」
✅ 下腹部や腰の重だるさ
✅ 尿が出にくい、残尿感、尿もれ
✅ 便が出にくい、便秘
✅ 長時間立っていると症状が強くなる
✅ 問診・内診による確認
✅ 尿検査、残尿測定
✅ 必要に応じて超音波やMRIで臓器の位置を確認
保存療法:骨盤底筋トレーニング、ペッサリー(膣内に器具を入れて臓器を支える)
手術療法:膣からの修復手術(TVM)、またはロボット、腹腔鏡を用いた吊り上げ術など